助産師とは
About Midwife

助産師のお仕事
About Midwife Job

助産師のお仕事とは
主に病院に勤務し、妊産婦や新生児への保健指導、お産の介助、出産後のケア・育児指導などを行う。活躍の場は、病院や診療所などのほか、助産施設、保健所・保健センターなどがある。核家族化に伴い、妊婦が妊娠・出産のアドバイスを受ける機会が激減しているため、よきアドバイザーとしての活躍がさらに期待されている。
求められる力
Required power
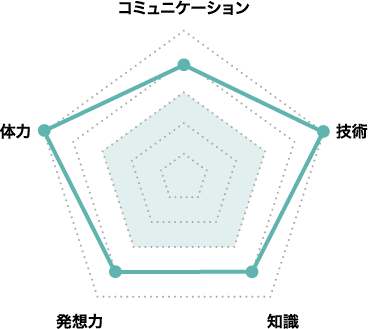
生命への尊厳と人間愛に加えテクニカルな判断力も
妊婦に安心感や勇気を与える仕事のため、人を思いやる心やコミュニケーション力が求められる。出産時の様々なアクシデントに対し、時間的猶予がない中での瞬間的な判断力や決断力も重要となる。また、死産や流産に立ち会う精神的な強さも求められる。
仕事内容
Job Description

保健指導
妊娠期、分娩期、産褥期(出産から6~8週間)、乳幼児期における母子の健康を把握し、医師やほかの専門職種と連携しながら安全な分娩が行えるように支援する。病院や自治体での母親学級も保健指導の一つ。
出産介助
破水や陣痛の間隔、血圧、体温などをチェックしながら安全な出産ができるようサポートする。自宅での出産を望む場合には出張して出産に立ち会うことも。異常時には医療機関と連携し母子の安全に努める。
新生児ケア
出産直後の赤ちゃんは口や鼻の中に異物があるため、それらを取り除いて呼吸を促したり、へその緒を切断してその処理をしたりする。また身長や体重、心拍数の測定や初乳を飲ませるなどの仕事も。
不妊治療
専門家と連携しながら不妊に悩む夫婦の治療に当たる。不妊治療では精神的なケアも大切なため、とくに女性の患者では医師より助産師のほうが相談しやすいというケースも。

TOPIC
高齢出産、シングルマザー、虐待…
不安を抱える現代のお母さんたちを、あらゆる角度からサポート
助産師の大きな役割は、もちろん分娩介助である。
ただ、現在、ハイリスク妊産婦が増加しており、助産師もそのリスク対策を余儀なくされている。高齢出産や若年での出産といった身体的リスクだけでなく、経済問題や家庭内暴力といった社会的なリスクもあり、それらのリスク軽減を目指すこともまた助産師の使命となっている。
このことが日本の抱える少子化問題への対策にもつながってくるはずである。一方、出産後の母親や新生児へのケアや支援は、孤立しがちな母親と、そのことによって引き起こされる虐待問題の解消にもつながり、助産師の社会的な役目はさらに拡大しているといえるだろう。
資格取得のルート
Qualification route

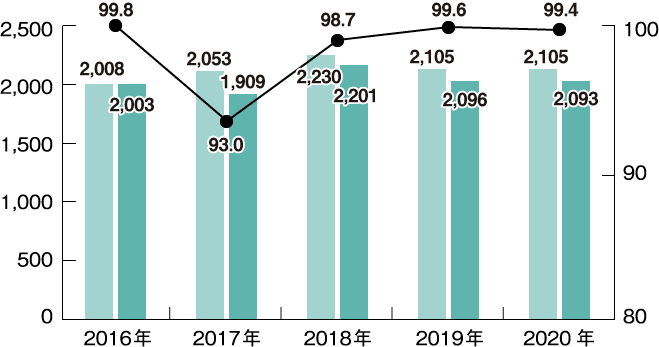
助産師国家試験の合格状況(全国平均)

活躍の場
Place of activity
多忙な現代女性の健康を様々な現場でサポート
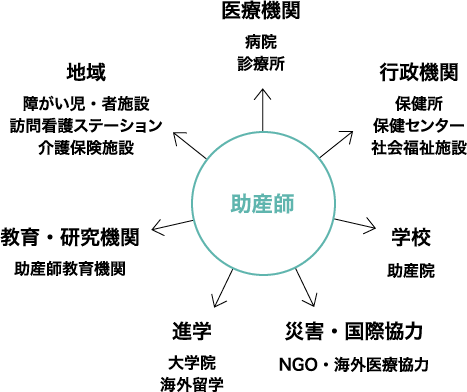
助産師は妊娠や出産だけにとどまらず、女性の健康に関わるあらゆる相談を受け付ける。そのため、活躍の場は病院や助産院のような医療の現場にとどまらず、保健センターなどの自治体やNGOなどの海外支援など多岐にわたる。国や年齢を超えて多くの女性をサポートする存在だ。
資格取得後のキャリアプラン
Career plan after qualification
アドバンス助産師
2015年8月から始まった助産実践能力習熟段階(クリニカルラダー)レベルⅢ認証制度によって認証された助産師がアドバンス助産師と呼ばれる。初めて助産師の能力について客観的評価がなされることになった。認証は日本助産評価機構が行う。助産師免許を持ち、所属施設の看護部長の承認を得た者でなければ認証申請ができない。書類審査、本試験に受かるとアドバンス助産師として認証される。
助産師の開業
助産師として開業するには十分な経験が必要とされ、基準は経験年数5年以上、分娩介助件数200例以上、妊婦健診200例以上、新生児健診200例以上、母乳相談200件以上などが挙げられている。もし開業できた時も備えるべき備品や薬品の管理、備えることが望ましいとされる機器(超音波断層装置や血糖検査器など)もあり、生命誕生に携わるだけに厳しい姿勢で開業しなくてはならない。
海外支援
国境なき医師団や国際協力機構(JICA)などいくつかの団体が募集しており、発展途上国における分娩介助、産後ケアなどについての指導、教育や啓蒙活動を行う。助産師としての十分な経験、とくにハイリスクや異常分娩介助の経験が求められる。また、現地の人たちとの暮らしに溶け込みやすい資質や語学力も必要。
資質と能力
臨床経験
分娩介助の経験
教育業務の経験
Voice
Voice
女性の最大のライフイベントを笑顔で行えるようにサポートする

出産サポート以外にも助産師の役割は広がっている
助産師になるには、二つのルートがあります。
一つはすでに看護師の資格を持っている人が助産師養成学校(厚生労働省また文部科学省指定)で、1年間学んだ後に国家試験を受ける方法。もう一つは、看護学科などに助産師の養成課程のある教育機関で学んだ後に国家試験を受験する方法です。こちらは、卒業と同時に看護師と助産師との受験資格を得られますが、あくまで看護師の試験に合格しなければ助産師資格は得られません。
つまり助産師になるには、看護師の知識や技術をマスターしていなければいけないということです。お産を助ける医療行為ができるのは医師と助産師だけです。母子の生命に直接に関わる仕事ですから、それだけ厳しさをもって臨まねばいけません。また、出産時の介助だけでなく、女性の生涯を通じた健康管理・保持増進として妊婦や新生児への保健指導、育児支援なども助産師の仕事です。
今、日本では少子高齢化が進んでいます。しかし、子どもが少なくなりつつある社会の中でも、助産師の需要が低下していないことは確かです。
その背景として、産婦人科医の減少と「ハイリスク出産」の増加があります。まず、医師数の減少により、正常経過の妊婦の健康診査や分娩を、近年では助産師が主体となって取り組むようになってきました。また、妊産婦の多様なニーズに対応するために一人ひとりへのきめ細かなケアにマンパワーと時間を要するようになってきています。
「ハイリスク出産」というと、一般に高齢出産や妊娠高血圧症候群、あるいは心臓病など合併症のある身体医学的ハイリスクのことを指しますが、近年の傾向として、「やせ妊婦」の増加が注目されています。妊娠によるボディラインの変化を恐れて、妊娠中の体重をコントロールする妊婦が増え、日本は妊婦の栄養状態が悪くなりつつある国だといわれています。
そのため、2500g未満の「低出生体重児」も増えてしまっています。かつて「小さく産んで大きく育てる」がいいと言われた時代もありましたが、胎児期に栄養不良だった低出生体重児は、成人してからも生活習慣病にかかるリスクが高いことが分かってきました。
ほかに、身体医学的ハイリスクだけでなく〝社会的ハイリスク〟という問題もあります。若年での妊娠や出産、夫からのDV(家庭内暴力)の被害者、薬物依存症、生活保護受給者など、社会的・心理的に困難を持つ女性が増加しています。また、貧困からくる育児放棄、あるいは精神疾患のある妊婦など、新聞などで報道されるような、自宅で赤ちゃんを産み落として、そのまま遺棄するといった事件は後を絶ちません。
また、妊娠の届け出をせず、妊婦健康診査を受けないまま出産に至るケースも少なくありません。こうしたハイリスクへの対応も助産師には求められています。
産後に子育て困難に陥るリスクを回避するために、妊娠中からの支援(専門的支援含め)を提供し、虐待のない母子、そして家族関係を築くことを目指す支援は、他職種との連携やマンパワーが必要な分野で、ますます助産師の需要は増加しているといえます。
社会的ハイリスク出産が増加している
つながりが希薄になってしまった家族関係、その絆を取り戻すためには何が必要なのか、また、セクシャリティや思春期教育、子どもが健全に育つためにはどのような支援が必要なのかということに以前より興味がありました。助産師の資格を取ってすぐ、在日外国人や社会的ハイリスク妊婦の多い施設に就職し、そこで様々なハイリスク母子に直面し、対応してきました。
身体医学的ハイリスクだけでなく、社会心理学的・精神医学的ハイリスクの家庭には、精神疾患を持つ女性やDV、望まない妊娠・出産など、様々な状況があります。
ある時には、中学生の女の子が「おなかが痛い」と病院に飛び込んで来て、調べてみると陣痛が既に開始していた、ということもありました。
ある知的障害を持つ13歳の少女は自宅で出産し、何人もの男性のところを転々としながら暮らしていました。産後の家庭訪問で訪ねた部屋の中は長い間敷きっぱなしであろう布団やゴミで埋め尽くされ、それでも、そこで赤ちゃんがあどけない顔で寝ている―その光景は今も忘れられないですね。
近年では、妊娠期からの虐待予防の態勢ができ、産後の虐待危機や養育困難が予測される事例に対して適時に介入できるシステムが整いつつあります。しかし、それでも胎児虐待や新生児遺棄、殺害を防げなかった事例が例年後を絶ちません。それが現在の日本の現状なのです。
多くの尊い生命の犠牲があり、「特定妊婦」や「要支援児童/家庭」が法的に規定されました(児童福祉法第六条の三第五項)。これにより児童相談所や市区町村の児童福祉部門が扱う対象範囲に妊婦が加わり、出産後の養育に困難が生じると見込まれる妊婦について、要保護児童対策地域協議会(以下、要対協)の検討対象と位置づけられるようになったのです(児童福祉法第二十五条の二第二項)。
「よいお産」というのは、個々に違っていますから母親の数だけパターンがあります。たとえば、自然出産で産みたいという人は、自身でプランを立てて、出産に向けてマタニティヨガやスイミングなど身体と心の状態を整えて分娩に臨んでいます。
「よいお産」の定義は人それぞれですが共通項もあります。とにかく〝リラクセーション〟することです。
緊張をせずに出産に臨むこと。母親が疲れたり不安や恐怖を感じたりしていると胎児に送られる酸素量も減り、母子ともにお産に向けた予備力が低下します。リラックスして笑顔で産むのがお母さんにとっても胎児にとっても最良の方法なのです。
そのために、妊娠中から正しい知識を得て、心身、そして環境をつくっていく。そして助産師は、その人らしいお産が実現できるように支援します。
すべての新生児が人生のスタートで祝福され、それをお母さんも笑顔で迎えられること。それが助産師の究極の願いです。
途上国での出産を見て、日本の「貧困」も感じる
私は、国内で助産師として働くと同時に、JICA(国際協力機構)やJOICEP(国際協力NGO、発展途上国の妊産婦や女性の命と健康を守る活動を行う)による海外支援にも参加させていただいています。これまでフィリピン、ネパール、バングラデシュなどの発展途上国で、乳児健康診査や安全な分娩技術の研修、性感染症の予防、衛生的で安全な水を獲得する支援などに携わってきました。
支援を必要とする住民とともに生活をし、現状の栄養状態や住宅環境、衛生環境などを肌身で感じながら、物資やお金を提供するのではなく、どうすれば住民がより健康を手に入れられるかについて、ともに考えるところから始まる活動です。
出産という行為はどこの国でも同じですが、それに伴う女性の扱いや生命の扱いは国によって異なります。文化や宗教の違いで生じる価値観があり、とくに最貧国では、出産で母親が生命の危機に瀕することに人としての生命と尊厳が守られていない部分があります。また、劣悪な栄養状態のために合併症を患っている妊婦も少なくありません。
国際支援の現場では信頼関係を築くことが重要です。現地の人は、手っ取り早く物資や資金を援助してもらいたい気持ちが強いので、生活をよりよくするための知識や教育の提供が時として受け入れられない場合もあります。与えるだけでは支援は継続しないことを身をもって知りました。「与える・与えられる」という立場ではなく、ともに生きながらより良く生きる方法を模索することで、住民が自ら「教育を受けたい・健康的で文化的な暮らしをしたい」という原動力を持つことを理解しました。
国際支援が必要な国々では貧困と識字率の低さが共通しています。性感染症予防や妊娠、出産や育児についての教育は伝統と文化、そして地域の慣例や慣習によって行われており、不衛生な環境や生命の危険と隣り合わせのものが多く見られます。
一方で、日本には日本なりの貧困が横たわっていることに気づかされます。発展途上国では貧困を背景とした人身売買や児童労働など次世代虐待の大きな問題がありますが、親が子どもを愛せずに育児放棄や虐待をする、そうしたことは見たことがありませんでした。
発展途上国には、貧しくて厳しい生活がありますが、少なくとも孤独ではないように感じます。社会保障がないため生活の保障は自助努力です。ですから家族とコミュニティの固い絆のもとで人々はたくましく暮らしています。
それは、生きるための知恵でもあるのでしょう。十分な医療が提供されず福祉や公的扶助が入手できない環境では、家族や共同体がいたわり合い、助け合わなければ生きていけないのです。自分を犠牲にして家族のために生きることを喜びとする自然の情愛にあふれた家族を多く見てきました。
しかし、日本は物質的に豊かで便利になってはいますが、精神的にはどんどん貧困化が進んでいるように感じます。そして、教育を受けることは半ば強制的で「勉強させられている」と感じる勉強嫌いの子どもも多いように感じます。
発展途上国の人たちは、知識を得ることや教育を受けることに貪欲で大きな喜びを感じていました。足りないところでこそ、その必要性が認識されるということなのでしょう。支援を必要とする国々で私は、「教育」をしているつもりが実は逆に学びを得ていたのです。励まされ、失いつつある大切なことに気づく機会をいただいています。
出産は人生の中での最大イベントと認識する
助産師は、病院で活動するほかに、独立開業をしている人が少なくありません。助産院を開けば、分娩以外にも母乳育児の支援や新生児訪問、母親の健康管理などにも携わっていくことができます。母親が「診てほしい」と直接来ることもあれば、役所などを通して紹介されることもあります。家族のような安心感と居場所を求めて助産院を訪れる女性は少なくありません。
若年での妊娠、薬物依存症や虐待が危惧される母親は「特定妊婦」といって出産前からの支援を施しています。家庭訪問を頻繁に行ったり病院とタイアップしてサポートしたりすることになります。
親が自分で育てられない社会的養護を必要とする子どもは乳児院に入所することもあります。
このような家族や環境のもとで生まれてくる子どもたちが増えてきている日本ですが、皆、お母さんから生まれてくることに違いはありません。かけがえのない生命の誕生なのです。私たちが思っている以上に、自分で産んだ子どもを乳児院に預ける母親は多くて、産む前からすでに予約しているような人もいるのです。そうしたところにも、日本の家族関係の歪みみたいなものを感じます。
私は病院と助産院の両方を見てきましたが、出産についての方針はまったくの別物と考えた方がいいでしょう。「分娩」と「お産」の違いとでもいいますか、より自然な形での出産を執り行うのが助産院です。ただし、助産院で自然出産を行えるのは健康な妊婦に限ります。持病があるなど正常にお産ができない妊婦は、産婦人科に頼らねばなりません。
妊婦がお産で苦しんだりネガティブなイメージを持ったりすると、その後の生活や子育てに影響します。マタニティブルーズや産後うつの原因になり、虐待にもつながることが明らかになっています。
ですから、自分のお産に納得し、最大限母親として頑張れたと思えるようサポートすることが、助産師としての責務であり、まさに「助産」だといえます。
現在、私は助産師を目指す学生の指導に当たっています。臨地実習では実際に学生も出産に立ち会い、分娩介助をするのですが、赤ん坊を取り上げる時には、手足が震えて頭が真っ白になってしまったり感極まって泣き出しそうになったりしています。
でも、お産に立ち会うということは母子の生命を預かるということですから「目を、心を、思考を離してはダメ!」「自分の感情に流されてはダメ!」と言い聞かせています。
そうした経験を積み重ねていくと、助産診断や適切な助産ケアが提供できるようになりますし、助産師としてのアイデンティティや責務に目覚めてもいくのです。たとえ助産師が若くても、熱意があればそれが妊婦に伝わり、すべてを委ねてくれます。
ですから私は学生に最初に、「妊婦にとって出産は一生に何度も経験できないライフイベントです。大切な生命を産み出すイベントをあなた方に委ねてくれるのです。ですから、懸命に関わるように」と伝えます。
森ノ宮医療大学 酒井ひろ子 教授
助産師をめざしたい方へ
本校に助産師の学科はありませんが、森ノ宮医療大学では、 助産学専攻科の体験授業を開催しております。年齢、性別、職業を問わず、どなたでもご参加いただけますので、是非お気軽にお越しください。